漫然長期投与不可一覧

「薬が出ているから、そのまま継続する」――
この当たり前の光景に、今の医療制度は明確に「待った」をかけています。
特に添付文書に 「漫然と長期の投与をしないこと」 と記載されている薬剤は、
薬剤師としての評価能力が試される試金石と言えます。
本記事では、漫然投与の背景から、該当薬剤の完全版リスト、
そして現場ですぐに使える薬歴・提案例までを網羅しました。
① 漫然投与の背景と国の方針
1. なぜ今「漫然投与」が問題視されているのか
日本の医療費は年々増加しており、特に高齢化に伴う薬剤費の適正化は急務です。厚生労働省は以下の3点を重要な政策課題として掲げています。
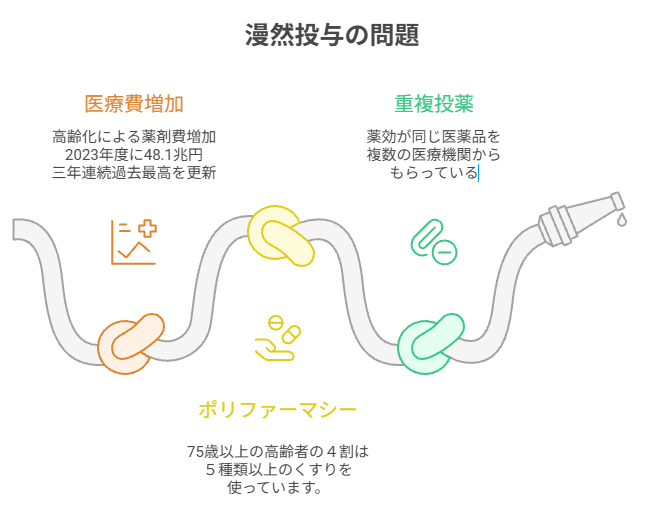
- ポリファーマシー対策(多剤併用の解消)
- 重複投薬・不要薬剤の是正
- 医薬品の適正使用
「効果が確認されていないまま継続される処方」は、
経済的な損失だけでなく、副作用リスクの増大という医療安全の面からも極めて重大な問題 です。
2. 国が示している「適正使用」の思想
多くの添付文書には「効果が認められない場合には漫然と長期にわたり投与しないこと」と明記されています。
これは単なる注意書きではなく、医薬品を 「評価しながら使うもの」 として定義していることを意味します。
IMPORTANT
「処方されたから続ける」のではなく、
「評価して、必要だから続ける」 という思考への転換が求められています。
② 漫然投与不可薬剤一覧(内服薬)
添付文書に「漫然投与」に関する注意がある薬剤の完全リストです。
右側のリンクから、その薬剤に適した薬歴テンプレートへジャンプできます。
| 成分名(商品名) | 添付文書の主な記載 | 薬歴の型 |
|---|---|---|
| スプラタスト(アイピーディ) | 効果が認められない場合には漫然と長期にわたり投与しない。 | 症状評価 |
| フルスルチアミン(アリナミンF) | 効能・効果に対して、効果がないのに月余にわたって漫然と使用すべきでない。 | 効果評価 |
| ペミロラスト(アレギサール、ペミラストン) | 効果が認められない場合には、漫然と長期にわたり投与しない。 | 症状評価 |
| フェキソフェナジン(アレグラ) / エピナスチン(アレジオン) / オロパタジン(アレロック) | 効果が認められない場合には、漫然と長期にわたり投与しない。 | 症状評価 |
| アリピプラゾール(エビリファイ) | 躁症状:改善した場合は継続の要否を検討。自閉症:定期的に評価し、漫然と長期投与しない。 | 期間評価 |
| セビメリン(エボザック、サリグレン) | 効果が認められない場合には、漫然と長期にわたり投与しない。 | 症状評価 |
| プランルカスト(オノン) | 効果が認められない場合には、漫然と長期にわたり投与しない。 | 症状評価 |
| モサプリド(ガスモチン) | 慢性胃炎:通常 2週間 投与後、改善について評価し、投与継続の必要性を検討。 | 期間評価 |
| エパルレスタット(キネダック) | 12週間 投与して効果が認められない場合は他の治療へ切り換え。 | 期間評価 |
| モンテルカスト(キプレス / シングレア) | 効果が認められない場合には、漫然と長期にわたり投与しない。 | 症状評価 |
| ロラタジン(クラリチン) / レボセチリジン(ザイザル) / ベポタスチン(タリオン) | 効果が認められない場合には、漫然と長期にわたり投与しない。 | 症状評価 |
| ニセルゴリン(サアミオン) / イフェンプロジル(セロクラール) | 投与 12週 で効果が認められない場合には投与を中止。 | 期間評価 |
| ピロカルピン(サラジェン) | 12週間 投与して効果が認められない場合には、漫然と長期にわたり投与しない。 | 期間評価 |
| アスコルビン酸配合(シナール) / ビタミン配合(ノイロビタン) | 効果がないのに月余にわたって漫然と使用すべきでない。 | 効果評価 |
| エストラジオール(ジュリナ) / 結合型エストロゲン(プレマリン) | 乳癌リスク等を説明し、必要最小限の使用にとどめ、漫然と長期使用しない。 | 長期確認 |
| セチリジン(ジルテック) / デスロラタジン(デザレックス) / ビラスチン(ビラノア) | 効果が認められない場合には、漫然と長期にわたり投与しない。 | 症状評価 |
| ベタメタゾン・d-クロルフェニラミン配合(セレスタミン) | 漫然と使用するべきではない。 | 長期確認 |
| フェキソフェナジン・プソイドエフェドリン配合(ディレグラ) | 効果が認められない場合には、漫然と長期にわたり投与しない。 | 症状評価 |
| オザグレル(ドメナン、ベガ) | 効果が認められない場合には、漫然と長期にわたり投与しない。 | 症状評価 |
| ナルフラフィン(ノピコール、レミッチ) | 効果が認められない場合には、漫然と長期にわたり投与しない。 | 症状評価 |
| パンテチン(パントシン) / ベンフォチアミン配合(ビタメジン) | 効果がないのに月余にわたって漫然と使用すべきでない。 | 効果評価 |
| メコバラミン(メチコバール) | 本剤投与で効果が認められない場合、月余にわたって漫然と使用すべきでない。 | 効果評価 |
| トラニラスト(リザベン) | 効果が認められない場合には、漫然と長期にわたり投与しない。 | 症状評価 |
| リスペリドン(リスパダール) | 自閉症:定期的に安全性及び有効性を評価し、漫然と長期にわたり投与しない。 | 期間評価 |
| プレガバリン(リリカ) | 対症療法であることから、原因疾患の治療を併せて行い、漫然と投与しない。 | 症状評価 |
| ラメルテオン(ロゼレム) | 投与開始 2週間後 を目処に評価し、有効性が認められない場合は中止を考慮。 | 期間評価 |
③ 漫然投与不可薬剤一覧(外用薬)
外用薬は「症状に合わせて適切に」使われているかの評価が重要です。
| 成分名(商品名) | 添付文書の主な記載 | 薬歴の型 |
|---|---|---|
| アダパレン・過酸化ベンゾイル配合(エピデュオ) / アダパレン(ディフェリン) | 必要がなくなった場合は中止し、漫然と長期に使用しない。 | 症状評価 |
| マキサカルシトール(オキサロール) / カルシポトリオール(ドボネックス) | 通常 6週目(ドボネックスは4〜6週) までに効果。改善がない場合は中止。 | 期間評価 |
| メトキサレン(オクソラレン) | 皮膚癌リスク等を考慮し、長期にわたり漫然と治療しない。 | 長期確認 |
| エフィナコナゾール(クレナフィン) / ルリコナゾール(ルコナック) | 長期間(48週目安)使用しても改善がない場合は中止を考慮。 | 長期確認 |
| エストラジオール(ディビゲル、ル・エストロ) / エストラジオール・ノルエチステロン配合(メノエイド) | 必要最小限の使用にとどめ、漫然と長期投与を行わない。 | 長期確認 |
| カルシポトリオール・ベタメタゾン配合(ドボベット) | 4週間 を超えた有効性・安全性は未確立。漫然と継続しない。 | 期間評価 |
| ムピロシン(バクトロバン鼻腔用) | 原則 3日間 程度の投与にとどめ、漫然と長期にわたり投与しない。 | 期間評価 |
| オロパタジン(パタノール) / トラニラスト(リザベン点眼) | 効果が認められない場合には、漫然と長期にわたり投与しない。 | 症状評価 |
| フェルビナク(ファルネゾンゲル) | 漫然とした長期使用は避け、使用が長期にわたる場合は皮膚症状に注意。 | 症状評価 |
| トラフェルミン(フィブラストスプレー) | 細胞増殖促進作用により悪性腫瘍発生の可能性を考慮し、漫然と投与しない。 | 長期確認 |
| タクロリムス(プロトピック) | 必要がなくなった場合は速やかに中止し、漫然と長期に使用しない。 | 症状評価 |
| セフメノキシム(ベストロン点眼、耳鼻科用) | 4週間 の投与を目安とし、その後の継続については漫然と投与しない。 | 期間評価 |
| ケトプロフェン(モーラステープ) | 状態を観察しながら使用し、長期にわたり漫然と連用しない。 | 症状評価 |
④ 漫然投与の“見抜き方”

現場で「これ、漫然投与かも?」と気づくためのチェックポイントです。
- 「期間」が設定されていない処方
- 開始時期が不明、または「○週間後評価」の記録がない。
- 症状が評価されていない
- 「効いていますか?」と聞いていない、または記録がない。
- 何の症状に使っているか曖昧。
- 検査値や自覚症状との乖離
- 目的の数値を知らずに継続している。
- 「なんとなく」続いている
- 患者も医師も「前から出ているから」という理由だけで継続。
漫然投与の定義は「医学的・薬学的な根拠がないまま、漫然と長期にわたり薬剤を投与し続けること」です。
「なんとなく続いている」処方は「問題がない」のではなく、「評価されていない可能性が高い」状態。
きちんと定期的に評価し続けることが大切です
⑤ 薬歴記載例:漫然投与を防ぐための“型”
薬歴はきちんと定期的に評価されているのか?
つまり 「評価プロセスの可視化」 が最大の目的です。
【型①】効果判定が必要な薬剤(ビタミン剤・メチコバール等)
本剤は添付文書上、効果が認められない場合に漫然投与を避けるべき薬剤。現在は月余(1ヶ月以上)に及ぶ継続となっている。次回来局時に具体的な症状改善(例:しびれ、倦怠感等)の有無を確認し、改善乏しい場合は継続の妥当性を評価予定。
【型②】期間が決まっている薬剤(ガスモチン・ロゼレム・眼耳科用等)
本剤は効果判定の目安(例:2週間・4週間)が設定されている薬剤。開始より規定期間が経過しているため、現状の効果を評価。有効性が認められない場合は中止を含めた検討が必要な旨、次回診察時に向けて情報整理。
【型③】対症療法としての症状評価(アレルギー薬・塗り薬等)
本剤は症状緩和を目的とした使用。患者より現時点で明確な改善実感が得られていないとの聞き取りあり。漫然投与回避の観点から、次回も同様であれば他の治療への切替えや継続の要否について医師へ提言を検討。
【型④】長期継続によるリスク評価(ホルモン剤・爪水虫薬等)
長期継続に伴うリスク(例:副作用、有効性未確立期間)を考慮し、必要最小限の使用にとどめるべき薬剤。現在の使用状況および改善の程度を再確認し、漫然とした継続にならないよう評価を継続。
⑥ 医師への提案例(実例集)
― 否定ではなく“評価の共有”を ―
■ 大前提:介入のスタンス
漫然投与への介入は、 「薬をやめさせること」が目的ではありません。
- ❌「この薬、もういらないと思います」
- ✅ 「評価の機会を医師と共有する」
という姿勢が重要です。新人薬剤師が意識すべきポイントは3つです。
- 断定しない: 「効いていない」と決めつけず、患者の報告を伝える。
- 客観軸を使う: 添付文書の規定や、評価時期という「ルール」を根拠にする。
- 判断は医師に委ねる: 最終的な治療方針は医師が決定することを尊重する。
📘 パターン別:そのまま使えるフレーズ集
- パターン1:検査値・症状に改善が見られない場合
「本剤ですが、直近で数値(または症状)に大きな変化が見られていないようです。添付文書上の漫然投与回避の規定に則り、一度ご評価いただくことは可能でしょうか。継続の必要性について、先生のご見解を伺えればと存じます。」
- パターン2:添付文書の規定期間を超過した場合
「本剤は開始から○週間が経過しており、規定上の評価タイミングかと存じます。現在の症状経過を踏まえ、一旦休薬されるか、減量のご検討は可能でしょうか。」
- パターン3:長期継続・開始理由が不透明な場合
「本剤は非常に長期にわたり継続されておりますが、現在の継続目的について再確認させていただければと思います。最近の安定した状態を鑑み、調整の余地があるかご検討いただけますでしょうか。」
⚠️ 注意!失敗しやすい「NG例」
医師との信頼関係を損ねてしまう、初心者がやりがちな伝え方です。
- ❌ 「これ、全く効いていないみたいですよ」 → 決めつけは反発を招きます。「〜とのお話がありました」という共有スタイルに。
- ❌ 「この薬、もう必要ないんじゃないですか?」 → 必要性の判断は医師の領域です。判断を奪わず「再評価のお願い」に留めます。
- ❌ 「添付文書に書いてあるので、やめてください」 → ルールを盾に「命令」するのではなく、「ルールに沿って相談する」姿勢が大切です。
⑦ 服用薬剤調整支援料とのつながり
今回解説しました漫然投与の見直しは、
国が「薬剤師の専門的介入」を正当に評価し、診療報酬(点数)として後押ししている重要な業務です。
1. 専門性を評価する2つの加算
漫然投与の見直しと情報提供は、主に以下の2つの点数に直結します。
| 区分 | 点数 | 算定のポイント(2024年度改定対応) |
|---|---|---|
| 服用薬剤調整支援料1 | 125点 | 6種以上の内服薬を服用する患者に対し、医師へ提案。結果として 2種類以上の減薬 が達成され、4週間以上継続した場合。 |
| 服用薬剤調整支援料2 | 110点 / 90点 | 複数の医療機関から6種以上の内服薬がある場合、重複投薬や漫然投与の解消を 文書で提案した時点 で算定可能(減薬結果は問わない)。 |
2. 「漫然投与の見直し」が算定の鍵になる理由
服用薬剤調整支援料は単独で「薬を減らす」ことだけを求めているのではありません。
そのプロセスにおいて 「薬剤師による薬学的評価」 が行われていることが重視されます。
- 薬剤一覧で該当薬を把握: 添付文書の「漫然投与禁止」規定を根拠にする。
- 適切な型で評価を記録: 薬歴に「評価のプロセス」を残す。
- 医師へ情報を共有・提案: 否定ではなく、評価の機会を共有する。
この一連の流れが整っていることで、初めて「根拠のある減薬提案」として認められ、診療報酬の算定へとつながります。
3. 本質は「評価される医療」の提供
漫然投与を放置することは、「評価されていない医療」を放置することと同義です。 逆に、これらに気づき、評価し、提案できる薬剤師は、医師から信頼され、患者さんの安全を守り、結果として薬局の経営(加算)にも貢献できます。
NOTE
「加算のために減らす」のではなく、
「患者のために評価した結果、加算につながる」 というプロフェッショナルな姿勢が、
これからの時代に求められています。