1. 疾患概要と降圧目標
血圧とは、心臓から全身に送り出された血液が血管の壁を押す圧力です。血圧の値は、心臓から押し出される血液量(心拍出量)と、血管の収縮の程度やしなやかさ(血管抵抗)によって決まります。
高血圧管理・治療ガイドライン2025では、6年ぶりにガイドラインが大幅に改訂され、目標がシンプルになりました。
診察室血圧ではどんな患者様の背景があったとしても、収縮期血圧が130/拡張期血圧80未満へ統一されました。
2. ガイドラインに基づく治療段階(ステップ)
ガイドラインの基本思想は「早期から確実に下げ、リスクに応じて段階的に強化する」です。
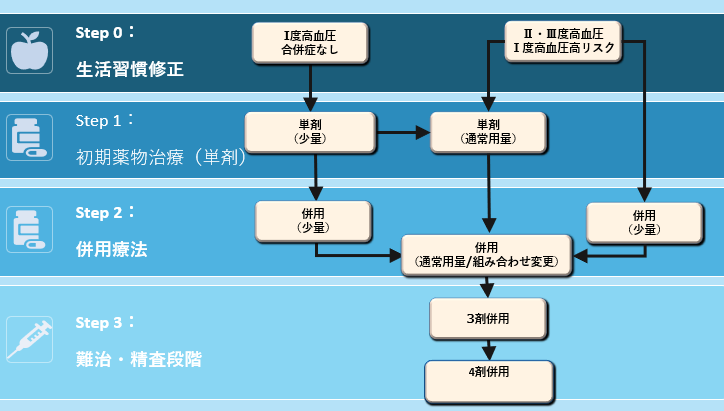
- Step 0: 生活習慣修正
- Step 1: 初期薬物治療(単剤)
- Step 2: 併用療法(作用機序の異なる薬を組み合わせる)
- Step 3: 難治・精査の段階
一般的に増量よりも併用の方が、
相加的効果が期待でき副作用を抑えられるため合理的とされることが多いです。
2.1 高血圧の「グレード」を決める3つの軸
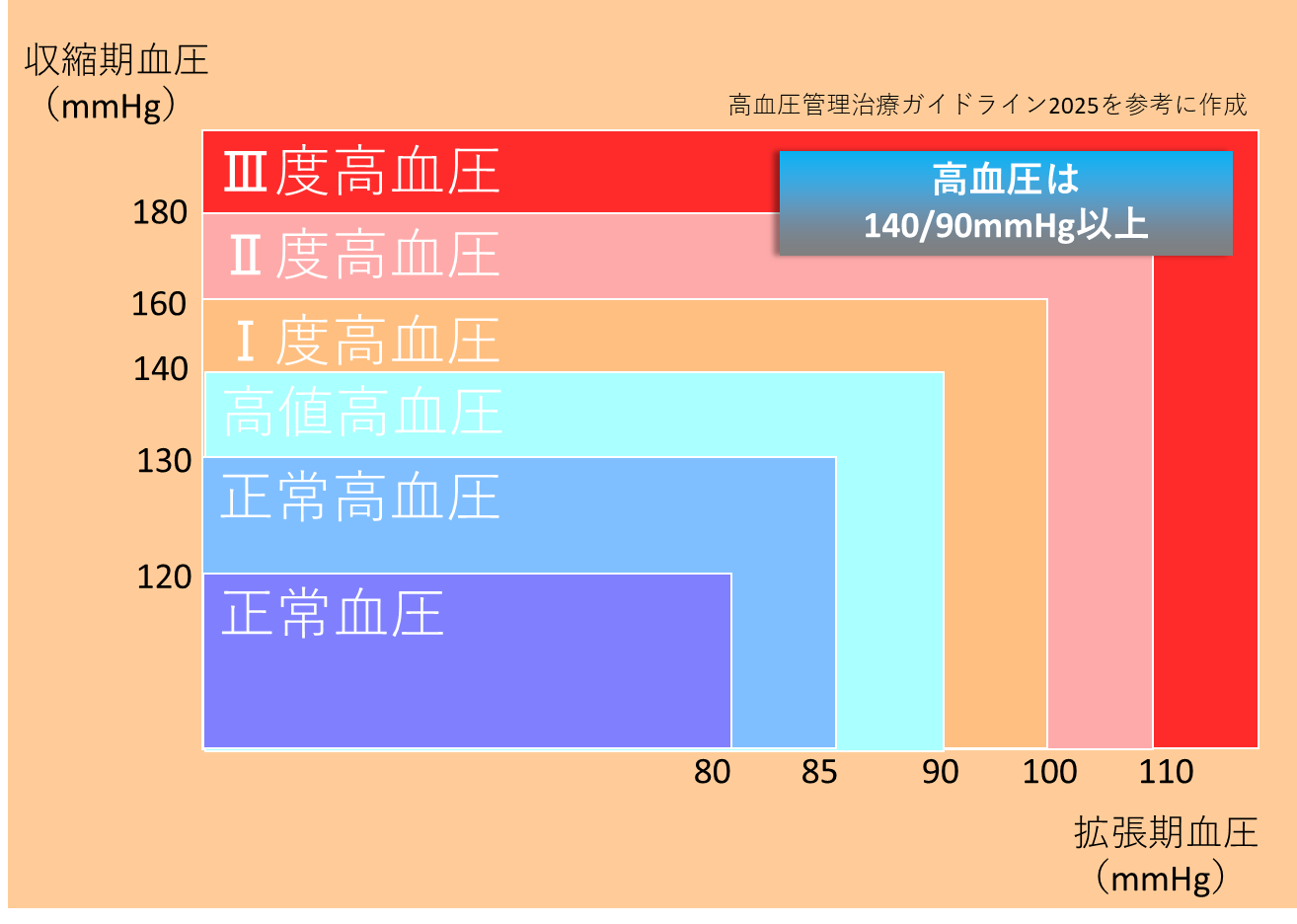
降圧目標は130/80mmHg未満へ統一
- 血圧レベル(数値): I度、II度、III度
- 臓器障害・合併症: 心血管系、腎、脳、代謝系など
- 患者背景: 年齢、体質、服薬状況
2.2 治療グレードの整理
- グレード0: 生活習慣指導中心(リスク低)
- グレード1: 単剤治療検討(Ca拮抗薬 or ARBが選ばれることが多い)
- グレード2: 併用治療(II度以上、高リスク)
- グレード3: 難治性・専門管理(3剤以上)
3. 薬剤師のための治療グレード評価
処方箋の内容や既往歴等から「医師が今、どの段階で治療を行っているか」を推測し、服薬指導に繋げるための評価方法を解説していきます。
3.1 グレード0・1:初期治療・単剤フェーズ
3.1.1 グレード0:生活習慣指導フェーズ
薬物治療を開始する前の段階です。処方箋にはまだ降圧薬が登場しません。
- 現状の評価
- I度高血圧(140-159 / 90-99 mmHg)
- 臓器障害なし、心血管イベント既往なし
- 薬剤師の視点
- まずは減塩、運動、体重管理などの生活習慣指導が中心。
- 「今すぐ薬を使わない理由(まだリスクが低く、生活改善で下がる可能性がある)」を説明し、患者のモチベーションを維持する段階です。
3.1.2 グレード1への移行:薬物治療開始の判断
以下のいずれかのイベントが出現した場合、グレード1(薬物治療開始)への移行が検討されます。
- 血圧値による判断: Ⅱ度高血圧以上への上昇
- リスクによる判断: Ⅰ度高血圧であっても、以下の高リスク背景がある場合
- 臓器保護の必要性: 糖尿病、CKD(慢性腎臓病)、アルブミン尿
- 将来リスク: 心血管リスク高値
IMPORTANT
単なる数値だけでなく、「将来の心血管リスクを抑えるために、今から保護が必要か」という視点で判断されます。
3.1.3 グレード1:初期薬剤選択(単剤)
処方箋に「最初の1剤」が登場した際、その選択理由を読み解きます。
① 判断ステップ
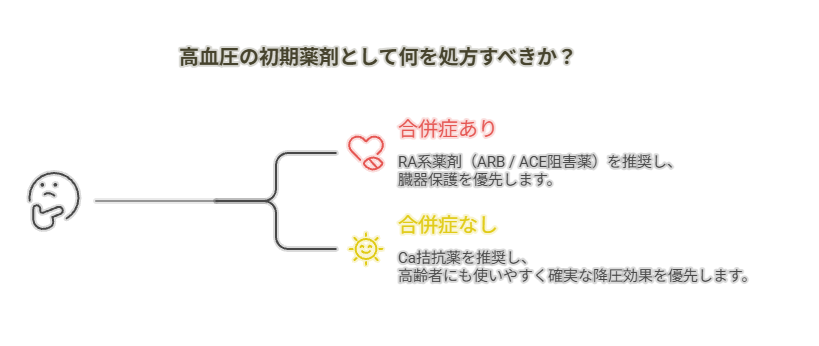
- 臓器保護が最優先か?
- YES(糖尿病、CKD、心不全など) → RA系(ARB / ACE阻害薬) を選択。
- NO → 次のステップへ。
- 高齢者、または確実な降圧を優先するか?
- YES → Ca拮抗薬を選択。
- NO → 患者背景に応じて RA系 or Ca拮抗薬 を選択。
② 薬剤群の使い分け
| 薬剤群 | 主な役割 | 選択の決め手 |
|---|---|---|
| ARB / ACE阻害薬 | 臓器保護 | 腎保護作用、心血管イベント抑制。糖尿病合併例に強い。 👉 「血圧を下げる + 臓器を守る」 |
| Ca拮抗薬 | 降圧確実性 | 高齢者に使いやすい、降圧効果が強力かつ確実。即効性がある。 👉 「まず確実に数値を下げたい」 |
3.2 グレード2:併用療法フェーズ
3.2.1 併用療法への移行(なぜ併用するか)
単剤(グレード1)で管理できない場合、次のステップへ進みます。処方箋に「2剤目」が登場した際の理由を読み解きます。
① 併用へ進む4つのトリガー
- イベント1:血圧が目標未達
- 単剤を一定期間使用しても、診察室・家庭血圧が目標に届かない。
- 👉 単剤の降圧限界が見えてきた段階。
- イベント2:Ⅱ度以上の高血圧が持続
- 初期から血圧が高く、単剤では到底追いつかない。
- 👉 早期からの治療強化が必要な段階(併用薬の初期導入も検討される)。
- イベント3:高リスク背景が明確化
- 糖尿病、CKD、心血管疾患の既往など。
- 👉 「少しずつ下げる」猶予がなく、多角的な approach が必要。
- イベント4:増量による副作用の懸念
- すでに単剤で中等量以上であり、用量を増やすと頭打ち、または副作用リスクが高まる。
- 👉 **「増量より併用」**が合理的。
TIP
単剤で効かないことは「治療の失敗」ではありません。
ガイドライン上、併用へ進むのは想定内のステップであり、患者さんの不安を取り除く服薬指導が重要です。
3.2.2 併用パターンの選択(実践)
作用機序の異なる薬剤を組み合わせる際の思考軸です。
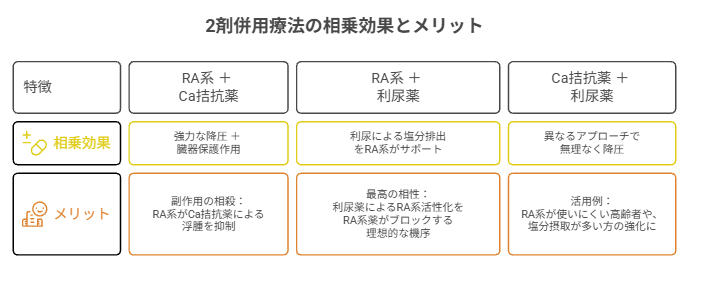
① 組み合わせの判断フロー
- 臓器保護が必要か?
- YES → Ca拮抗薬 + RA系(王道)
- NO → 次へ
- 体液量過剰(浮腫、塩分過多)か?
- YES → RA系 + 利尿薬(相性が非常に良い)
- NO → Ca拮抗薬 + RA系 または Ca拮抗薬 + 利尿薬
② 主な併用パターンと特徴
| パターン | 主な目的・理由 | 向いているケース |
|---|---|---|
| Ca拮抗薬 + RA系 | 強力な降圧と臓器保護を両立。副作用(浮腫)をRA系が相殺。 | 最も一般的。王道・提案しやすい。 |
| RA系 + 利尿薬 | 利尿によるRA系活性化をRA系薬が抑制。理論的に抜群の相性。 | 塩分感受性が高い、高齢者、体液過剰。 |
| Ca拮抗薬 + 利尿薬 | 両者の降圧機序が独立しており、降圧力を優先。 | 高齢者中心。RA系が使いにくい場合。 |
3.3 グレード3:強化・3剤併用フェーズ
- 現状: 「RA系 + Ca拮抗薬 + 利尿薬」の3剤を併用。
- ポイント: JSH 2019において最も推奨される3剤セットです。
- 薬剤師の視点: ここまでの多剤併用でも下がらない場合、**アドヒアランス(飲み忘れ)**や、不適切な生活習慣(塩分過多など)が最大の要因であることが多いため、そこを重点的に確認します。
3.4 グレード4:難治性・専門管理フェーズ
- 定義: 3剤を適切に併用(原則として利尿薬を含む)しても、140/90 mmHg未満(家庭血圧 135/85 mmHg未満)に達しない状態。
- 治療の追加:
- MRA(ミネラルコルチコイド受容体拮抗薬): スピロノラクトン、エプレレノン、エサキセレノンなどの追加。
- β遮断薬やα遮断薬の検討。
- 精査の必要性:
- 二次性高血圧(原発性アルドステロン症、睡眠時無呼吸症候群、腎血管性高血圧など)の疑い。
- 専門医(高血圧専門医など)への紹介を考慮すべき段階です。
4. 主要降圧薬の分類と薬剤詳細
ここまでで、どのグレードでどの分類の薬剤が使われるか理解できたと思います。 ここからは、各グループ内の薬剤について個別に詳しく解説していきます。
4.1 主要降圧薬の種類と適応症の比較
| 適応 | Ca拮抗薬 | ARB / ACE阻害薬 | サイアザイド系利尿薬 | β遮断薬 |
|---|---|---|---|---|
| 左室肥大 | ● | ● | ||
| LVEFの低下した心不全 | ●※1 | ● | ●※1 | |
| 頻脈 | (非ジヒドロピリジン系) ● |
● | ||
| 狭心症 | ● | ●※2 | ||
| 心筋梗塞後 | ● | ● | ||
| 蛋白尿 / 微量アルブミン尿を有するCKD | ● |
※1 少量から開始し、注意深く漸増する
※2 冠攣縮には注意
4.2 各論:代表薬の特徴と使い分け
4.2.1 Ca拮抗薬(カルシウム拮抗薬)
代表薬とその使い分け
作用の要点
- 血管平滑筋を拡張 → 確実な降圧効果
- 心拍出量への影響は比較的少なく、腎血流量を低下させにくい
- 用量反応性が比較的に良いとはされており血圧を下げる力が安定して強い
向いている患者
- 合併症が少ない症例に使われていることが多い
WARNING
注意点: 血管浮腫
👉 古くから使用されており、使用経験も豊富 👉 血管拡張作用が強く降圧作用作用に優れている
👉 Ca拮抗薬の詳しい特徴・使い分けと服薬指導のポイントはこちら
4.2.2 ARB(アンジオテンシンⅡ受容体拮抗薬)
代表薬とその使い分け
| 一般名(薬剤名) | 強い ----------------- 降圧作用 ----------------- 弱い | 最大量 (一日量) |
半減期 (時間) |
||||||
|---|---|---|---|---|---|---|---|---|---|
| バルサルタン(ディオバン) | 80mg | 40mg | 160mg | 3.9 |
短い
←
半減期
→
長い
|
||||
| ロサルタン(ニューロタン) | 50mg | 100mg | 4 | ||||||
| オルメサルタン(オルメテック) | 40mg | 20mg | 10mg | 40mg | 11 | ||||
| カンデサルタン(ブロプレス) | 12mg | 8mg | 4mg | 12mg | 11.2 | ||||
| アジルサルタン(アジルバ) | 40mg | 20mg | 40mg | 13.2 | |||||
| イルベサルタン(アバプロ、イルベタン) | 100mg | 50mg | 200mg | 10~15 | |||||
| テルミサルタン(ミカルディス) | 80mg | 80mg | 20.3 | ||||||
| 血圧の変化量 (拡張期/収縮期) | ※1 -11/-19 |
※1 -9/-17 |
|||||||
| (※1 アジルバの添付文書参照) | |||||||||
| 一般名(薬剤名) | 特徴・配合剤 |
|---|---|
| バルサルタン(ディオバン) | •配合剤などバリエーションが多い ・単剤でも160㎎まで販売されており錠剤数を増やさなくても対応できる。 ・配合剤:コディオ、エックスフォージ |
| ロサルタン(ニューロタン) | •ARBの中で最初に開発された長期使用データが豊富で安全性重視。 ・尿酸排泄促進作用を持ち高尿酸血症・痛風合併の場合に選ばれる事がある。 ・糖尿病性腎症などへ使用する場合もある。 ・効果は比較的穏やかで空咳が出にくい。 ・配合剤:プレミネント |
| オルメサルタン(オルメテック) | •降圧作用についてはアジルバの次に強いとされている ・配合剤:レザルタス |
| カンデサルタン(ブロプレス) | ・慢性心不全などへ使用する場合もある。 ・配合剤:エカード、ユニシア |
| アジルサルタン(アジルバ) | ・降圧作用が他のARBより比較的強いとされる。 ・顆粒剤あり。 ・配合剤:ザクラス |
| イルベサルタン(アバプロ、イルベタン) | 米国では糖尿病性腎症にも適応があり糖尿病併発の高血圧に適すると考えられる 半減期が10.2~15.2時間と比較的長い ・配合剤:イルトラ、アイミクス |
| テルミサルタン(ミカルディス) | •CYP代謝を受けず胆汁から100%排泄される ・PPAR-γ活性化作用による脂肪燃焼作用があるとされている 糖尿病合併症における高血圧に適すると考えられる ・半減期が20時程度と長く、作用持続が非常に長い ・配合剤:ミコンビ、ミカムロ、ミカトリオ |
作用の要点
- RA系抑制による血管収縮抑制、アルドステロン分泌抑制
- 心臓や腎臓の長期臓器保護が期待される
向いている患者
- 糖尿病、CKD、心血管リスクが高い合併症を持つ患者
WARNING
注意点: 高K血症、妊婦に禁忌
👉 「降圧+臓器保護」を期待して心疾患や腎疾患がある場合の第一選択薬となることが多い。ACE阻害薬と比べて空咳の副作用が少ない。
👉 ARB(アンジオテンシンⅡ受容体拮抗薬)の詳しい特徴・使い分けと服薬指導のポイントはこちら
4.2.3 ACE阻害薬
| 一般名(薬剤名) | 特徴・選び方 |
|---|---|
| カプトプリル(カプトリル) | ・初のACE阻害薬、悪性高血圧にも適応 半減期が0.4時間と短い |
| ベナゼプリル(チバセン) | ・高血圧専用のACE阻害薬 |
| イミダプリル(タナトリル) | ・1型糖尿病性腎症にも適応がある ・咳(空咳)の頻度は比較的少ないとされる。 |
| エナラプリル(レニベース) | ・心血管イベント抑制効果に対する信頼性・長期使用経験から慢性心不全にも使用される。 ・悪性高血圧にも適応 ・半減期が14時間と長い |
| アラセプリル(セタプリル) | ・腎性高血圧にも適応がある |
| テモカプリル(エースコール) | ・胆汁中・尿中の両方に排泄される (他は腎排泄が多い) |
| リシノプリル(ロンゲス/ゼストリル) | ・慢性心不全にも適応 |
| ペリンドプリル(コバシル) | ・血管壁などの組織内で強く作用することが研究で示唆されている。 ・冠動脈疾患・脳血管疾患で推奨される ・心肥大抑制や血管リモデリング改善作用(動脈の改善)などが期待できる。 |
代表薬の適応症比較
作用の要点
- RA系抑制(ARBと類似)
- ブラジキニン生成による空咳
向いている患者
- 心不全合併
WARNING
注意点: 空咳、血管浮腫、妊婦に禁忌、高K血症
👉 臓器保護作用がARBに比べて優れている。
👉 空咳や血管浮腫の副作用懸念で、臨床ではARBが第一選択になりやすい。
👉 ACE阻害薬は即効性ではなく、有効性の評価は投与開始から4〜8週後に行う。
👉 ACE阻害薬の進化は、第1世代(短時間作用)から第3世代(組織親和性)へと進展してきた。
👉 ACE阻害薬の詳しい特徴・使い分けと服薬指導のポイントはこちら
(状況に応じて検討される薬剤群)
4.2.4 利尿薬(主にサイアザイド系)
代表薬とその使い分け
| 一般名(薬剤名) | 特徴・備考 |
|---|---|
| インダパミド(ナトリックス) | ・非サイアザイド系だが作用は類似。 ・半減期は13-20時間ほど。 ・長時間の降圧効果が期待できる。 |
| トリクロルメチアジド(フルイトラン) | ・代表的なサイアザイド系利尿薬。 ・少量併用で効果的な降圧が期待できる。 臓器による浮腫にも使用される |
作用の要点
- 体液量調整を行い降圧浮腫改善を行う
向いている患者
- 利尿作用が少し欲しい患者
- 塩分摂取量が多い患者
WARNING
注意点: 低K血症、低Na血症、高尿酸血症
👉 単剤より併用向き 👉 塩分感受性高血圧に有効
👉 サイアザイド系利尿薬の詳しい特徴・使い分けと服薬指導のポイントはこちら
4.2.5 β遮断薬
代表薬とその使い分け
作用の要点
- 心拍数低下、心拍出量低下、レニン分泌抑制
向いている患者
- 心不全、狭心症、頻脈
WARNING
注意点: 徐脈、喘息
👉 血圧そのものより心臓因子に効くため特定の合併症ありきで選択されることが多い 👉 心不全の標準治療薬である
👉 β遮断薬の詳しい特徴・使い分けと服薬指導のポイントはこちら
4.2.6 ループ利尿薬
代表薬とその使い分け
作用の要点
- ヘンレ上行脚でNa再吸収強力抑制
- 体液量減少作用が強い
- 降圧目的というより体液管理
向いている患者
- CKD、心不全、体液貯留
👉 尿量を増やし体内の過剰な水分を排泄することで、むくみを改善する。
👉 「高血圧単独」では使われにくい薬剤です。
👉 ループ利尿薬の詳しい特徴・使い分けと服薬指導のポイントはこちら
5. まとめ:血圧の薬を通して数値の先にある「患者さんの不安」に寄り添う
血圧計の数値が下がらないとき、最も不安を感じているのは患者さん自身です。
薬剤師が治療グレードを正しく理解していれば、「薬が増えた=悪化した」という患者さんの誤解を解き、「より確実に目標へ近づくための前向きな強化である」と励ますことができます。
降圧薬の知識を武器にして、患者さんが納得して治療を続けられる環境を、共に作っていきましょう。
免責事項
- 本記事は、ガイドラインや一般的な治療原則に基づいた「一つの考え方」を提示するものであり、個々の症例における治療薬を決定するものではありません。
- 実際の処方設計や薬剤選択は、医師が患者の全身状態を総合的に判断して決定します。
- 服薬指導の際の判断補助、および知識の整理としてご活用ください。