1. 花粉症(季節性アレルギー性鼻炎)とは
花粉症は、花粉(抗原)に対して免疫が過剰に反応する「IgE依存性Ⅰ型アレルギー反応」によって起こる病気です。主症状は以下の「3徴(3つの特徴)」です。
花粉症の3大症状

- くしゃみ
- 水様性鼻漏(サラサラした鼻水)
- 鼻閉(鼻づまり)
これらはそれぞれ異なる仕組み(メカニズム)で生じています。
- ▸ 即時相反応(数分以内) 花粉が鼻の粘膜にある肥満細胞にくっつく → ヒスタミンが放出される → くしゃみ・鼻水が出る
- ▸ 遅発相反応(数時間後) 好酸球などの炎症細胞が集まってくる → 粘膜が腫れる(浮腫) → 鼻づまりが悪化する
つまり、服薬指導の基本として:
- ヒスタミン優位 = くしゃみ・鼻水型
- ロイコトリエン・炎症優位 = 鼻づまり型
というイメージを持っておくと、薬の選ばれ方がよく分かります。
ガイドラインが目指すゴール
「鼻アレルギー診療ガイドライン」の目的は主に以下の4つです。
- 症状を十分に抑える
- 生活の質(QOL)を改善する
- 不必要な副作用を避ける
- 重症度に合わせて段階的な治療を行う
「とにかく強い薬を使う」のではなく、「それぞれの患者さんの症状を上手にコントロールする」ことが重視されています。
2. ガイドラインに基づく病型・重症度分類と治療ステップ
花粉症の治療は、「重症度」と「病型(どの症状が強いか)」の2つの軸で薬が選ばれます。
■ 重症度分類(1日の症状スコアによる目安)
主に「くしゃみ・鼻水をかむ回数」と「鼻づまりの程度」で判定されます。
| 重症度 | 日常生活への支障 | くしゃみ・鼻かみ回数(1日) | 鼻づまり(鼻閉)の程度 |
|---|---|---|---|
| 軽症 | ほぼ支障なし | 1〜5回 | 鼻づまりはあるが口呼吸はない |
| 中等症 | やや支障あり | 6〜10回 | ときどき口呼吸になる |
| 重症 | 明らかな支障 | 11〜20回 | かなりの時間を口呼吸で過ごす |
| 最重症 | 睡眠障害など強い支障 | 20回以上 | 1日中ほぼ完全につまっている |
■ 病型別の主な治療選択
ガイドラインの治療方法をまとめると、症状のタイプによって中心となる処方が変わります。
| 病型 | 主な症状 | 治療のベースとなる薬剤 |
|---|---|---|
| くしゃみ・鼻漏型 | サラサラの鼻水、連続するくしゃみ | 第2世代抗ヒスタミン薬 |
| 鼻閉型 | 鼻づまりが主体 | 抗ロイコトリエン薬(抗LTs薬)、点鼻ステロイド薬 |
| 充全型 | すべての症状が強い | 上記の併用療法 |
【処方箋から読み取るポイント】
鼻づまりが強いのに「抗ヒスタミン薬」だけしか出ていない場合、効果が不十分になりやすいです。 中等症以上では「点鼻ステロイド」の併用が基本になります。処方箋を見たときに、**「医師はこの患者さんをどのタイプ(病型)と見立てているか」**を想像することが大切です。
3. 花粉症の処方意図を評価する(ステップ別読解)
処方箋から医師の意図を読み解くために、まずはガイドラインにおける「重症度と病型に応じた治療選択」の全体像を把握しておくことが重要です。
ガイドライン診断表
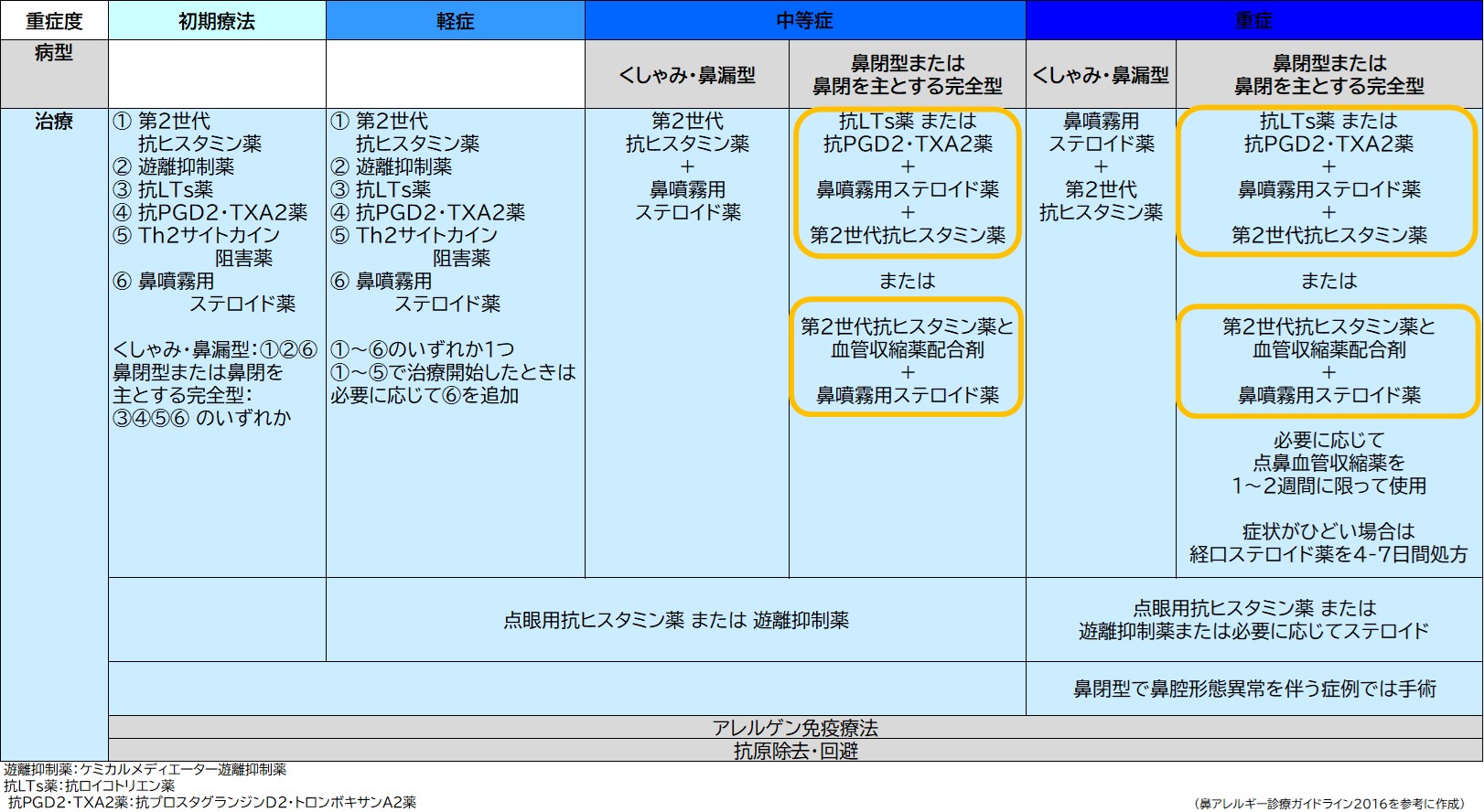
【基本薬の分類】
① 第2世代抗ヒスタミン薬
② 遊離抑制薬(ケミカルメディエーター遊離抑制薬)
③ 抗LTs薬(抗ロイコトリエン薬)
④ 抗PGD2・TXA2薬(抗プロスタグランジンD2・トロンボキサンA2薬)
⑤ Th2サイトカイン阻害薬
⑥ 鼻噴霧用ステロイド薬
■ 重症度と病型に応じた花粉症に対する治療法の選択
| 治療ステップ(重症度) | くしゃみ・鼻漏型 | 鼻閉型 または 充全型(鼻閉主体) |
|---|---|---|
| 初期療法 | ①, ②, ⑥ のいずれか1つ | ③, ④, ⑤, ⑥ のいずれか1つ |
| 軽症 | ①〜⑥のいずれか1つ ①〜⑤で開始した場合、※必要に応じて⑥を追加 |
同左 |
| 中等症 | ①第2世代抗ヒスタミン薬 + ⑥鼻噴霧用ステロイド薬 |
③抗LTs薬 または ④抗PGD2・TXA2薬 +⑥鼻噴霧用ステロイド薬 +①第2世代抗ヒスタミン薬 【または】 第2世代抗ヒスタミン薬・血管収縮薬配合剤 + ⑥鼻噴霧用ステロイド薬 |
| 重症・最重症 | ⑥鼻噴霧用ステロイド薬 + ①第2世代抗ヒスタミン薬 |
⑥鼻噴霧用ステロイド薬 +③抗LTs薬 +①第2世代抗ヒスタミン薬 【または】 ⑥鼻噴霧用ステロイド薬 + 第2世代抗ヒスタミン薬・血管収縮薬配合剤 |
(鼻アレルギー診療ガイドラインの2016版図表を基に要約)
- 局所・頓服の追加: 目の症状には適宜「点眼薬」を追加。重症・最重症で症状が特に強い場合は「点鼻用血管収縮薬(1〜2週間限定)」や「経口ステロイド薬(4〜7日間)」が処方されることがあります。
- 鼻閉型の身体異常: 鼻閉型で鼻腔形態異常を伴う症例では手術療法も検討されます。
- 基本対策: アレルゲン免疫療法、抗原除去・回避はすべての段階で並行して行います。
治療の段階(フェーズ)によって、医師が何を狙って薬を出しているかが変わります。以下のポイントを参考に処方箋を読み解いてみましょう。
3.1 初期療法(飛散予測日〜症状発現直後)
- 目的: 本格的に花粉が飛ぶ前に、粘膜の炎症をあらかじめ抑えておく。
- 処方例: 第2世代抗ヒスタミン薬の単独処方(飛散前からの内服指示)。
- 読み取るポイント: 毎年症状が重くなるタイプの方に対して、予防的に早めのコントロールを狙っています。
- 💡 服薬指導のコツ: 「まだ症状がなくても、今から飲み続けることでピーク時のつらさを軽くできますよ」と継続の意義をお伝えします。
3.2 導入療法(症状が本格化してからの治療)
症状が強くなってきたときのステップアップです。
- 中等症:
- 「くしゃみ・鼻水型」→ 抗ヒスタミン薬 + 点鼻ステロイド
- 「鼻閉型・充全型」→ 抗ロイコトリエン薬など + 点鼻ステロイド + 抗ヒスタミン薬
- 重症・最重症: 点鼻ステロイドを軸に、各種飲み薬の併用。ひどい鼻づまりには「血管収縮薬配合剤(ディレグラなど)」や、短期間の「経口ステロイド」が追加されることもあります。
読み取るポイント:
- 途中から「点鼻薬」が追加された → 鼻づまりが悪化してきたサイン。
- 「抗ロイコトリエン薬」が追加された → 鼻づまりが長引いている、あるいは目立ってきたサイン。
- 薬が変更された → 前の薬で効果が足りなかったか、眠気などの副作用が出た可能性があります。
3.3 維持療法・ステップダウン
- 目的: 症状が落ち着いてきたら、薬を少しずつ減らす(内服薬の減量、点鼻薬の回数減、単剤への移行)。
- 💡 服薬指導のコツ: 花粉の飛散ピーク中はどうしても症状が出やすいため、自己判断でパッとやめてしまわないように注意喚起することが薬剤師の重要な役割です。
4. 【花粉症の薬】主要治療薬の分類と特徴比較
花粉症の薬の分類と特徴比較
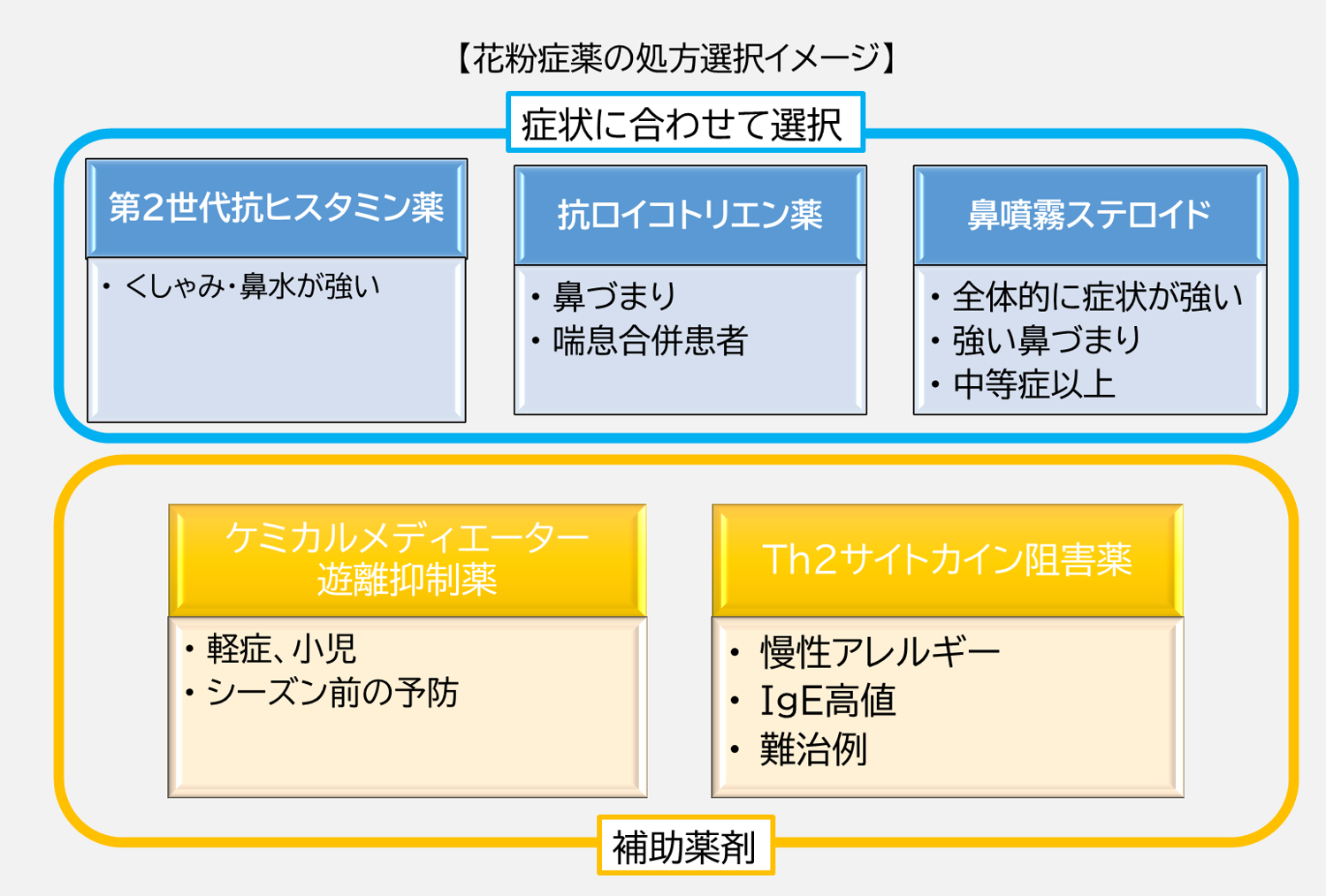
上の図は、**「どの薬が、どの症状を抑えるために使われるか」**を分かりやすく分類したものです。花粉症の飲み薬や点鼻薬は、主に以下の3つのグループに分かれます。
- 抗ヒスタミン薬: 主に 「くしゃみ・鼻水」 をピンポイントでブロックする、治療のベースとなる薬です。
- 抗ロイコトリエン薬 / 抗PGD2・TXA2薬: 主に 「鼻づまり(鼻閉)」 の原因となる血管の腫れをブロックする薬です。
- 鼻噴霧用ステロイド薬(点鼻薬): 鼻の粘膜に直接働きかけ、くしゃみ・鼻水・鼻づまりの 「すべての症状(充全型)」 を強力に抑え込む切り札です。
患者さんの「一番つらい症状」に合わせて、これらの薬を単独で使ったり、組み合わせて使ったり(併用療法)することで症状をコントロールします。
ケミカルメディエーターと症状
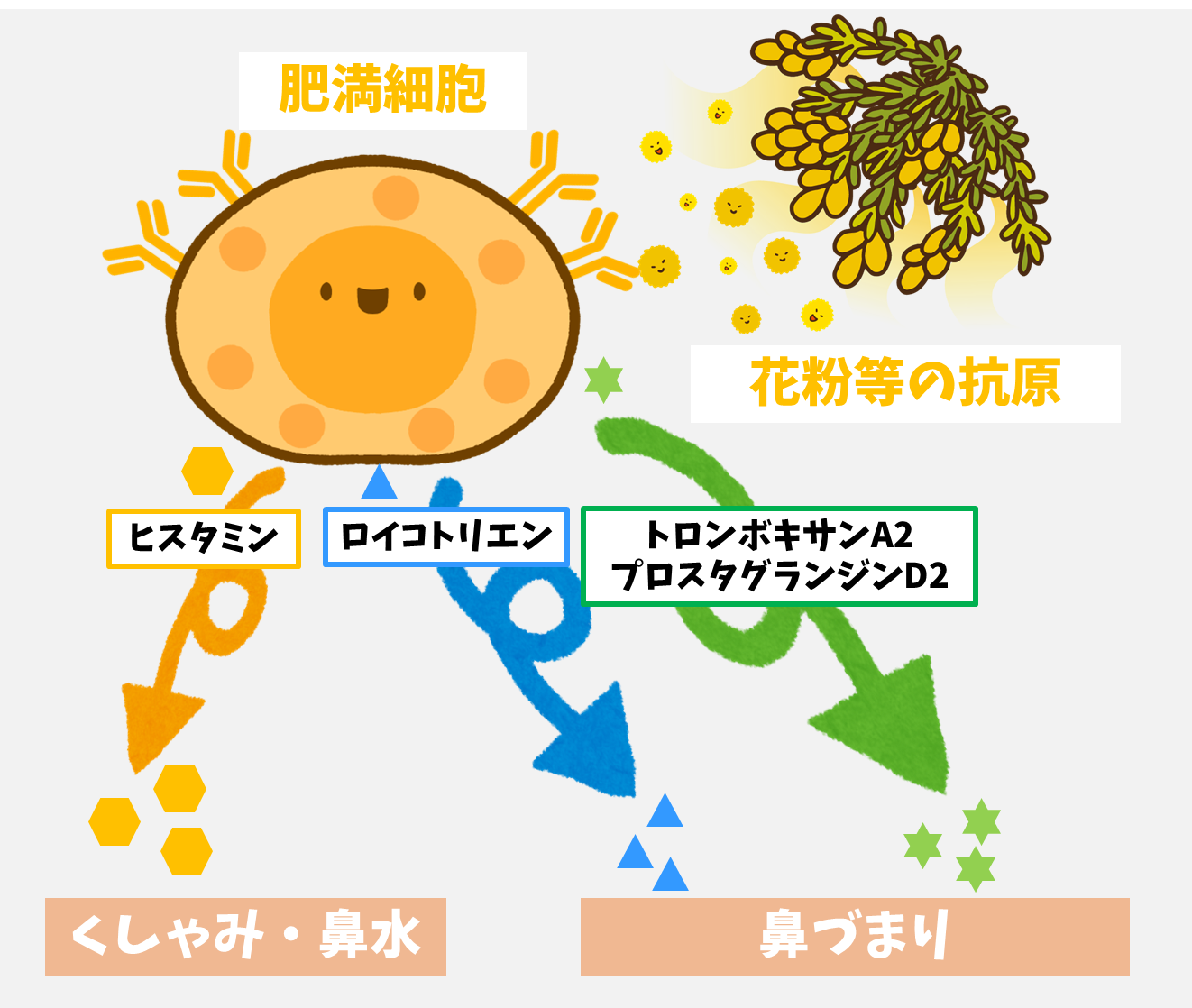
花粉症の症状は、花粉(抗原)がマスト細胞(肥満細胞)などの表面にあるIgE抗体に結合し、**「ケミカルメディエーター(化学伝達物質)」**が放出されることで起こります。上の図のように、マスト細胞から放出される物質(メディエーター)の種類によって、引き起こされる症状が異なります。
- ヒスタミン = 主に くしゃみ・鼻水(水様性鼻漏) の原因になります。
- ロイコトリエン、PGD₂、TXA₂ = 血管を広げて粘膜を腫れさせ、主に 鼻づまり(鼻閉) の原因になります。
花粉症の治療薬は、「どの物質の働きをブロックするか(受容体拮抗薬)」「そもそも物質が出ないように防ぐか(遊離抑制薬)」などの作用メカニズムによっていくつかのグループに分類されています。患者さんの**「一番つらい症状(鼻水か、鼻づまりか)」**に合わせて、どの仕組みの薬を選ぶかが花粉症治療のベースとなります。
4.1 抗ヒスタミン薬の強さと眠気比較・ポジショニング
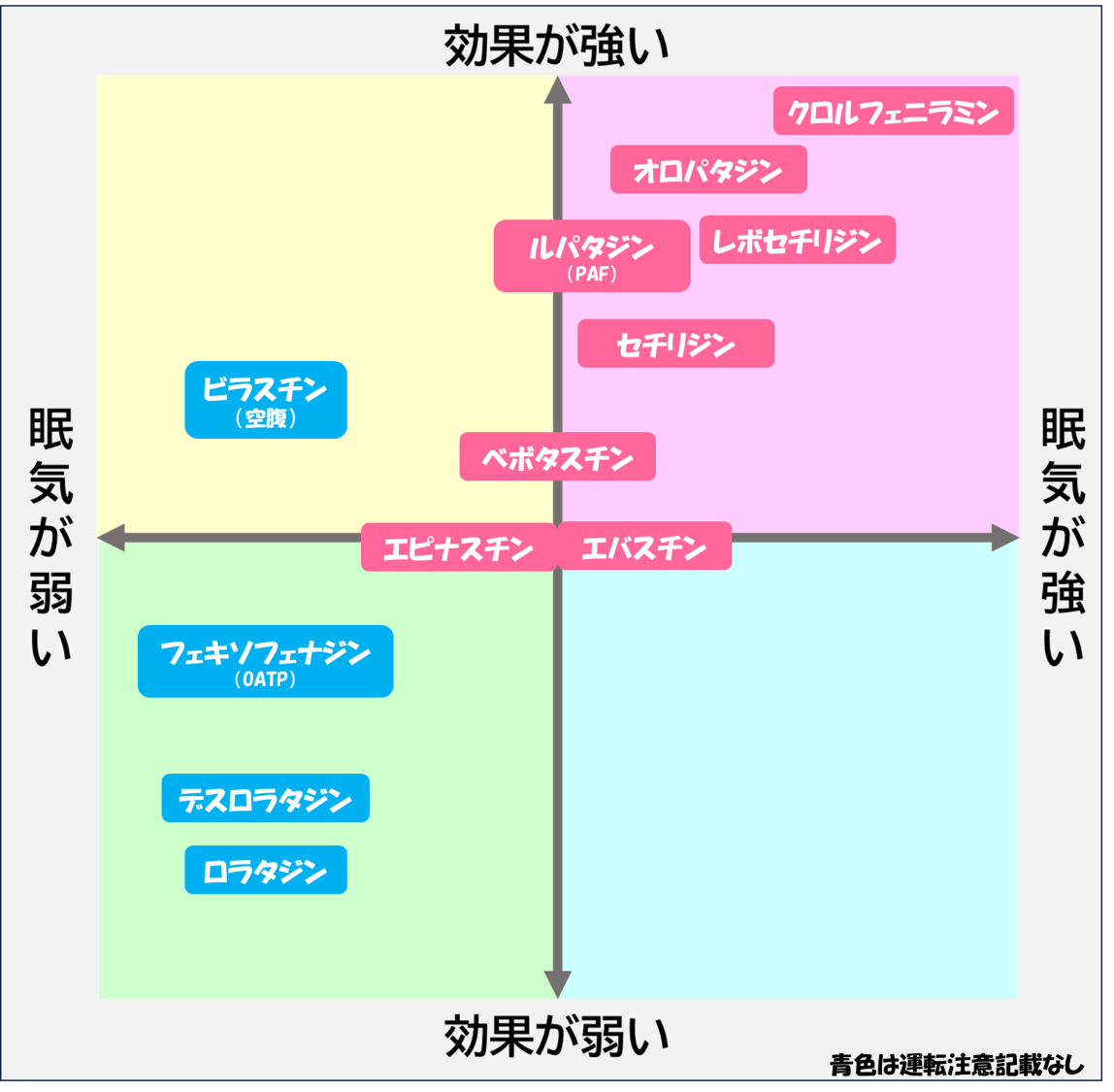
① 抗ヒスタミン薬の強さ・副作用比較表
抗ヒスタミン薬は「効果の強さ」と「眠気の出やすさ」のバランスで使い分けられます。 まずは一覧で比較できるように「効果の強さ」「眠気」「特徴」を表にまとめます。
| 医薬品名 | 効果 ↕ | 眠気 ↕ | 抗コリン ↕ | 半減期 ↕ |
|---|---|---|---|---|
| フェキソフェナジン(アレグラ) | ★★★ | ★ | ★ | 14h |
| ビラスチン(ビラノア) | ★★★ | ★ | ★ | 10h |
| ルパタジン(ルパフィン) | ★★★★ | ★★ | ★ | 6h |
| オロパタジン(アレロック) | ★★★★ | ★★★ | ★★ | 8h |
| レボセチリジン(ザイザル) | ★★★★ | ★★ | ★ | 8h |
| セチリジン(ジルテック) | ★★★★ | ★★★ | ★ | 8h |
| エピナスチン(アレジオン) | ★★★ | ★★ | ★ | 12h |
| エバスチン(エバステル) | ★★★ | ★★ | ★ | 19h |
| ベポタスチン(タリオン) | ★★★ | ★★ | ★ | 2.4h |
| ロラタジン(クラリチン) | ★★ | ★ | ★ | 14h |
| デスロラタジン(デザレックス) | ★★ | ★ | ★ | 19h |
| メキタジン(ゼスラン) | ★★★ | ★★ | ★★ | 60h |
| ケトチフェン(ザジテン) | ★★★ | ★★★ | ★★ | 11h |
| クロルフェニラミン(ポララミン) | ★★★★ | ★★★★ | ★★★ | 24h |
| ジフェンヒドラミン(レスタミン) | ★★★★ | ★★★★★ | ★★★★ | 8h |
| ヒドロキシジン(アタラックス) | ★★★★ | ★★★★★ | ★★★★ | 20h |
*第一世代の抗ヒスタミン薬はアレルギー性鼻炎の適応がない場合がありますが比較の為掲載
② 薬剤ごとの特徴と臨床ポイント
| 医薬品名 | 特徴と服薬指導のポイント |
|---|---|
| フェキソフェナジン(アレグラ) | ・脳へ移行しにくいため、眠気が最も少ない。 ・「自動車運転等」の注意喚起がないため使いやすい。 ・OATPを介した相互作用に注意。 |
| ビラスチン(ビラノア) | ・眠気が少なく運転制限がない。 ・食事の影響を強く受けるため、「空腹時(就寝前など)」の服薬指導が必須。 |
| ルパタジン(ルパフィン) | ・抗ヒスタミン作用+PAFブロック作用を併せ持つ。 ・血管の腫れを抑えるため、「鼻づまり(鼻閉)」への効果が比較的高い。 |
| エバスチン(エバステル) | ・プロドラッグ。活性代謝物の「ケアバスチン」が長く効く。 ・1日1回の投与で済むのがメリット。 |
| レボセチリジン(ザイザル) | ・セチリジン(ジルテック)のR体を抽出したもの。 ・効果が強いが、翌朝に眠気やダルさを残すことがあるため就寝前服用が基本。 |
| セチリジン(ジルテック) | ・血中への移行が早く、効果の立ち上がり(速効性)に優れる。 ・急性症状には使いやすいが眠気に注意。 |
| オロパタジン(アレロック) | ・ヒスタミンの働きを強力に抑えつつ放出も抑える。 ・強力だが副作用で眠気が出やすい代表格でもある。 |
| エピナスチン(アレジオン) | ・肥満細胞の膜を安定化し放出を防ぐ。 ・効果と眠気のバランスが良く、1日1回投与で使い勝手がよい。 |
| ベポタスチン(タリオン) | ・「好酸球」が集まるのを抑える作用がある。 ・**皮膚の強いかゆみ(蕁麻疹など)**に対してもよく処方される。 |
| ロラタジン(クラリチン) | ・プロドラッグ(活性型:デスロラタジン)。 ・眠気が非常に少なく運転制限なし。副作用リスクが低く高齢者にも使いやすい。 |
| デスロラタジン(デザレックス) | ・ロラタジンの活性成分。 ・半減期が長く1日1回で24時間効き、眠気も少ない。 |
| メキタジン(ゼスラン) | ・最も古い第2世代抗ヒスタミン薬。 ・新しい第2世代に比べ、眠気や抗コリン作用(口渇など)が出やすい。 |
| ケトチフェン(ザジテン) | ・肥満細胞を安定化する予防的な薬。 ・強力だが中枢に移行しやすく眠気が強めに出やすい。 |
| クロルフェニラミン(ポララミン) | ・第1世代の代表格。脳に移行しやすく眠気・口渇が出やすい。 ・※緑内障や前立腺肥大には禁忌。 |
| ジフェンヒドラミン(レスタミン) | ・第1世代。**強い鎮静作用(眠気)**をもたらす。 ・眠気の副作用を逆利用し、市販の睡眠改善薬(ドリエルなど)に使用される。 |
| ヒドロキシジン(アタラックス) | ・第1世代。マイルドな抗不安作用。 ・不安やストレスで夜眠れないほどのかゆみによく処方される。 |
💡 作用の要点
- ヒスタミンH1受容体の遮断 → アレルギー症状(くしゃみ、鼻水、かゆみ)を速やかに抑える。
- 薬の種類により、BBB(血液脳関門)の通過性が異なり、効果の強さと眠気(鎮静作用)のバランスが異なる。
- 花粉症の初期療法や、軽症~中等症の幅広い患者のベースとなる治療。
💡 向いている患者
- くしゃみ・鼻漏型を主体とする患者。
- 眠気が出にくいタイプ(フェキソフェナジン、ビラスチンなど)は、車の運転や集中力が必要な作業をする患者に適している。
- しっかり休みたい、夜間にかゆみや症状が強い患者には、あえて鎮静作用(眠気)の強いタイプが選ばれることもある。
WARNING
注意点: 眠気(インペアード・パフォーマンス)と抗コリン作用
- インペアード・パフォーマンス(鈍脳): 自覚的な眠気がなくても、集中力や判断力が低下している状態のこと。
- 抗コリン作用: 口渇、便秘、排尿障害など。前立腺肥大症や緑内障の患者には注意が必要。
👉 効果が不十分な場合や「鼻づまり」が強い場合は、点鼻ステロイド薬や抗ロイコトリエン薬の併用・変更を検討する。
4.2 鼻噴霧用ステロイド薬(点鼻薬)
薬剤ごとの特徴と臨床ポイント
| 医薬品名 | 特徴と服薬指導のポイント |
|---|---|
| モメタゾンフランカルボン酸エステル(ナゾネックス) | ・1日1回の噴霧で効果が24時間持続する。 ・液ダレしにくく刺激感が少ない。小児(3歳以上)への適応あり。 |
| フルチカゾンフランカルボン酸エステル(アラミスト) | ・1日1回の噴霧。横押し型の特殊デバイスで子供や高齢者にも使いやすい。 ・甘い香りがする。(2歳以上から) |
| フルチカゾンプロピオン酸エステル(フルナーゼ) | ・1日2回の噴霧。実績が豊富。独特のツンとする刺激感を感じる場合がある。 |
| デキサメタゾンシペシル酸エステル(エリザス) | ・1日1回の噴霧。 ・**粉末タイプ(パウダー噴霧)**であることが最大の特徴。液ダレが苦手な患者向け。 |
| ベクロメタゾンプロピオン酸エステル(リノコート) | ・(※2021年販売中止)パウダータイプと液状がある。 |
- 特徴: 局所の強力な抗炎症作用により「鼻づまり」に対して最も効果的。全身への副作用は極めて少ない。
- 指導: 即効性というより「数日間、毎日しっかり使うことで最大の効果が出る」ことを伝えます。「ステロイド」という言葉を怖がる患者さんには、局所投与の安全性を説明します。鼻中隔に向けず、やや外側に向けて噴霧する正しい使い方も確認します。
💡 作用の要点
- 特に抗ヒスタミン薬が効きにくい **「鼻閉(鼻づまり)」**に対して最も有効な薬剤の一つ。
💡 向いている患者
- 鼻閉型、またはすべての症状が強い充全型の患者。
- 飲み薬の副作用をできるだけ避けたい患者。
WARNING
注意点: 即効性と継続使用
- 即効性の誤解: 使ってすぐにスッと鼻が通る血管収縮薬(市販の点鼻薬に多い)とは異なり、
効果実感までに数日〜1週間程度かかることがある。
「すぐ効かないから」と自己判断で中止しないよう指導が必要。 - 正しい噴霧方法: 鼻の真ん中の壁(鼻中隔)に向けて噴霧し続けると、
鼻出血や鼻中隔穿孔を起こすリスクがある。
容器の先端を少し外側(目頭の方向)に向けて噴霧するよう指導する。
4.3 抗ロイコトリエン薬
薬剤ごとの特徴と臨床ポイント
| 医薬品名 | 特徴と服薬指導のポイント |
|---|---|
| モンテルカスト(キプレス / シングレア) | ・1日1回就寝前投与。 ・アレルギー性鼻炎(花粉症)のほか、気管支喘息の治療にも広く使われる。 ・OD錠、チュアブル錠、細粒など剤形が豊富で、小児から高齢者まで服用しやすい。 ・効果発現までに数日かかるため、**「即効性はないが、継続することで鼻づまりが楽になる」**と伝えることが重要。 |
| プランルカスト(オノン) | ・1日2回朝食後および夕食後投与。 ・モンテルカストと同様にロイコトリエン受容体拮抗作用を持ち、鼻づまりや喘息に有効。 ・カプセル、ドライシロップなどの剤形がある。 ・CYP450(主にCYP3A4)で代謝されるため、併用薬(イトラコナゾールなど)との相互作用に注意が必要。 |
- 特徴: 主に花粉による鼻づまりを改善します。喘息を持つ患者さんにもよく使われます。
- 指導: 「鼻づまりが苦しくて夜よく眠れない」といった方に有効です。
💡 作用の要点
- ロイコトリエン受容体を拮抗し、鼻粘膜の血管拡張や浮腫(腫れ)を強力に抑える
- 好酸球の遊走を抑える抗炎症作用があり、鼻アレルギー診療ガイドラインにおいても「鼻閉型」の基本治療薬として位置づけられている
- 抗ヒスタミン薬とは異なる機序で働くため、併用することで相乗効果が期待できる
💡 向いている患者
- 鼻閉型(鼻づまりがメイン)の患者
- 気管支喘息を合併している患者(※喘息の症状改善にも有効)
- 抗ヒスタミン薬だけでは鼻づまりが改善しない患者
WARNING
注意点: 副作用と効果発現のタイミング
- 効果を実感できるまでの期間: 飲んですぐに効く抗ヒスタミン薬と異なり、しっかりとした効果が現れるまでに数日〜2週間程度かかることがある。継続の重要性を伝える。
- 精神神経系の副作用(まれ): 悪夢、睡眠障害、興奮、行動異常などが添付文書に記載されている。特に子供への使用時は、保護者に「普段と違う様子(落ち着きがないなど)があれば相談を」と伝える。
4.4 ケミカルメディエーター遊離抑制薬
薬剤ごとの特徴と臨床ポイント
| 医薬品名 | 特徴と服薬指導のポイント |
|---|---|
| トラニラスト(リザベン) | ・肥満細胞からのヒスタミンやロイコトリエン等の化学伝達物質(ケミカルメディエーター)の遊離を抑える。 ・アレルギー症状が起こる「前」から予防的に服用を開始すると効果的。 ・アレルギー性鼻炎のほか、気管支喘息やケロイド(傷あと)の治療にも使われる。 ・1日3回の服用が必要。 |
| ペミロラストカリウム(アレギサール) | ・トラニラストと同様にケミカルメディエーター遊離抑制作用を持つ。 ・1日2回の服用で済む。 ・効果がマイルドであり、眠気などの副作用が極めて少ないため、小児や高齢者にも使いやすい。 |
- 特徴: アレルギー反応のおおもとである肥満細胞を安定化する予防的な薬です。
- 指導: 本格的な飛散シーズンが始まる前から毎日継続して飲むことが重要です。
💡 作用の要点
- 肥満細胞の膜を安定化し、ヒスタミンやロイコトリエンなどのアレルギー原因物質が放出されるのをごく初期段階で食い止める。
- 抗ヒスタミン薬のような即効性はないが、眠気などの副作用がほとんどない。
💡 向いている患者
- 花粉が飛散する前から予防的に薬を始めたい患者
- 抗ヒスタミン薬による眠気を絶対に避けたい患者(運転業務など)
WARNING
注意点: 即効性の欠如
- すでにヒスタミンが大量に放出されて急激な症状が出ている場合には、単独ではすぐに効かない。
- 他の即効性のある薬(抗ヒスタミン薬など)と併用するか、飛散前から予防的に開始する。
4.5 抗プロスタグランジンD2・トロンボキサンA2薬
- 特徴: 鼻づまりの原因となるトロンボキサンA2等の働きを抑止します。
- 指導: 抗ロイコトリエン薬と同様に、鼻が詰まって苦しい患者さんに処方されます。
💡 作用の要点
アレルギー反応の後期(遅発相)に関与するトロンボキサンA2受容体などを拮抗し、鼻粘膜の腫れ(浮腫)を抑える。
抗LTs薬(抗ロイコトリエン薬)と並び、鼻閉型の治療に用いられる。
💡 向いている患者
鼻閉型(鼻づまりがメイン)の患者で、抗ロイコトリエン薬が合わなかったり効果が不十分な場合。
4.6 Th2サイトカイン阻害薬
| 医薬品名 | 特徴と服薬指導のポイント |
|---|---|
| スプラタストトシル酸塩(アイピーディー) | ・T細胞(Th2細胞)からのインターロイキン(IL-4、IL-5)の産生を抑え、IgE抗体が作られるのを根本から減らす。 ・また、好酸球が鼻粘膜に集まるのを抑える作用もある。 ・アレルギー性鼻炎のほか、気管支喘息やアトピー性皮膚炎にも適応がある。 |
- 特徴: アレルギー体質そのものの根本プロセス(Th2細胞の働き)を抑える、ユニークな機序を持つ薬です。
- 指導: こちらも即効性はないため、継続して服用することで徐々に効果が現れる(体質が改善していくイメージ)ことをお伝えします。
💡 作用の要点
IgE抗体の生産自体を減らし、アレルギー反応の連鎖を上流から抑え込む。
鼻水・くしゃみ・鼻づまりのいずれの症状にも効果が期待できるが、作用はマイルド。
💡 向いている患者
アトピー性皮膚炎や気管支喘息など、他のアレルギー疾患を合併している患者。
眠気などの副作用を避けながら、体質改善的にマイルドにコントロールしたい患者。
4.7 抗アレルギー点眼薬
主な点眼薬の種類と特徴
| 医薬品名 | 点眼回数 | 特徴と服薬指導のポイント |
|---|---|---|
| エピナスチン(アレジオン) | 0.05%: 1日4回 LX(0.1%): 1日2回 |
・ヒスタミンの働きを阻害しアレルギー反応を抑える。 ・LXは1日2回で済むためコンプライアンスが良い。 |
| オロパタジン(パタノール) | 1日4回 | ・ヒスタミンの働きを強力に阻害する。(内服薬アレロックと同成分) |
| レボカバスチン(リボスチン) | 1日4回 | ・ヒスタミンの働きを阻害する。 |
| イブジラスト(ケタス) | 1日4回 | ・免疫細胞からのアレルギー原因物質(ロイコトリエン、ヒスタミン等)の放出を抑える作用(ケミカルメディエーター遊離抑制作用)を持つ。 |
| トラニラスト(リザベン) | 1日4回 | ・様々な化学伝達物質(ケミカルメディエーター)の放出を阻害し、アレルギー反応を抑える。 ・傷の治りを助ける効果も期待できるとされる。 |
- 特徴: 飲み薬ではカバーしきれない目のかゆみ・充血などの局所症状に作用します。
- 指導: 目のかゆみが強い場合に抗ヒスタミン点眼薬などを併用します。
コンタクトレンズ装着時の注意点(防腐剤の有無やレンズの種類による違い)を確認し、適切な点眼・装用方法を指導します。
特に、1日4回点眼(朝・昼・夕・寝る前など)の薬と、1日2回点眼の薬(アレジオンLXなど)があるため、回数の確認が重要です。
💡 作用の要点
局所(眼粘膜)のヒスタミン受容体をブロックし、目のかゆみ・充血を速やかに和らげる
💡 向いている患者
飲み薬や点鼻薬だけでは、目の症状が十分に抑えられない患者
WARNING
注意点: コンタクトレンズと防腐剤
- ベンザルコニウム塩化物: 防腐剤として含まれる場合、ソフトコンタクトレンズに吸着し角膜障害を起こす可能性があるため、レンズを外し5〜10分以上あけて再装着するよう指導する(防腐剤フリー製剤もあるため要確認)。
4.8 漢方薬
| 医薬品名 | 特徴と服薬指導のポイント |
|---|---|
| 小青竜湯 | ・サラサラとした透明な鼻水(水様性鼻汁)や、くしゃみが止まらない初期症状によく使われる。 ・「麻黄(マオウ)」を含むため、高齢者や高血圧、心疾患、前立腺肥大などの患者には慎重投与(交感神経刺激作用による動悸や血圧上昇などに注意)。 ・眠気が出ないため、運転が必要な患者にも適している。 |
- 特徴: 水の流れのように出る鼻水(水様性鼻汁)の初期対応によく使われます。
💡 作用の要点
エフェドリン類似成分(麻黄)により鼻粘膜の血管を収縮させ、
水分代謝を改善することで水様性の鼻水・くしゃみに著効する。
💡 向いている患者
冷えがあり、大量の薄い鼻水が出る初期症状の患者(虚証傾向)。
WARNING
注意点: 漢方の特性
- 「麻黄(エフェドリン類)」を含むため、高血圧、心疾患、甲状腺機能亢進症がある人、高齢者には慎重に投与する。血圧上昇や動悸に注意。
4.9 アレルゲン免疫療法
- 特徴: 症状を抑えるだけでなく「体質改善」を目的とした治療です。
💡 作用の要点
舌下免疫療法: 原因となるアレルゲン(スギ花粉など)を少しずつ体内に吸収させ、免疫を慣らしていく「唯一の根本治療」。
💡 向いている患者
症状が重く、長期的な体質改善を希望する患者。(最低3年〜5年)。
WARNING
注意点: 免疫療法の特性
- 舌下免疫療法の注意点:
初回投与時にアナフィラキシーがあらわれる可能性があるため、必ず医療機関内で服用・観察が必要。
-また、花粉飛散シーズン中(1月〜5月頃目安)は新たに治療を開始できない。
4.10 抗体医薬(注射薬)
- 特徴: 重症・最重症の患者にとっての強力な選択肢です。
💡 作用の要点
オマリズマブ(ゾレア): アレルギー反応の元となる「IgE抗体」に直接結合し、マスト細胞等からのヒスタミン放出を根元からブロックする。
💡 向いている患者
既存の治療(飲み薬・点鼻薬など)をしっかり行っても、仕事や勉強に支障が出るほど「重症以上のスギ花粉症」の患者。
WARNING
注意点: 注射薬の特性
- ゾレア注射の注意点: 12歳以上で、事前の血液検査(スギ花粉に対する特異的IgE抗体が陽性、かつ総IgE値が基準内)などの厳しい条件を満たす必要がある。またアナフィラキシーに注意が必要。
5. まとめ:症状とライフスタイルに合わせた服薬指導
花粉症の治療では、「薬の強さ」だけで選ぶのではありません。
- 車の運転はするか?
- 仕事や勉強で高い集中力が必要か?
- 夜、鼻が詰まって眠れていないか?
- 薬を1日2回飲むのが負担にならないか?
こうした「患者さんの生活背景」を思い浮かべながら個別に最適なアドバイスを行うことが大切です。薬剤師が処方箋の奥にある「医師の意図」を読み取ることができれば、患者さんの不安を減らし、薬をしっかり続けてもらえる(コンプライアンス向上)ようになります。
花粉症の服薬指導は単なる「お薬の説明」ではなく、「花粉シーズンをどう快適に過ごすか(QOLのマネジメント)」のサポートであるという視点を持つことが一番のポイントです。
6. 免責事項
本記事は、鼻アレルギー診療ガイドライン等に基づいた「一つの考え方」を提示するものであり、個々の症例における治療薬を決定するものではありません。実際の処方設計や薬剤選択は、医師が患者の全身状態を総合的に判断して決定します。服薬指導の際の判断補助、および知識の整理としてご活用ください。
← ホームに戻る © 2026 Yakuzaishi Note. All rights reserved.